Wat is het?
Geef je bloed? Dan ben je een donor van bloed.
Krijg je bloed? Dan ben je een ontvanger. Je ontvangt dan bloed van een donor.
Bij een bloedtransfusie gebruiken zorgverleners bloed van een donor om een ‘ontvanger’ te behandelen. Meestal zijn er maar bepaalde delen van het bloed nodig, zoals rode bloedcellen, bloedplaatjes of plasma.
- Rode bloedcellen (erytrocyten) transporteren zuurstof in je lichaam.
- Ze worden gegeven in geval van ernstige acute of chronische bloedarmoede, zoals na bloedverlies of bij ziektes die het bloed afbreken (bijv. leukemie).
- Vers bevroren plasma wordt bijvoorbeeld gegeven bij uitgebreide brandwonden met veel eiwitverlies.
- Bloedplaatjes (trombocyten) spelen een rol in de bloedstolling.
- Ze worden voornamelijk gegeven bij bloedziektes die samengaan met een tekort aan bloedplaatjes.
Gedoneerd bloed wordt dus eerst gesplitst in bruikbare onderdelen, die nuttig kunnen zijn voor verschillende personen en aandoeningen.
Bloedtests
Het gedoneerde bloed ondergaat eerst een aantal tests.
- De bloedgroep wordt bepaald, zodat die zeker goed past bij de ontvanger.
- Dat gebeurt op basis van antigenen. Dat zijn eiwitten die aan de buitenkant op de rode bloedcellen kleven.
- Bloedtypes en -bloedgroepen bepalen is niet zo eenvoudig. Dit zijn de belangrijkste kenmerken:
- Heb je enkel antigen A? Dan heb je bloedgroep A.
- Heb je enkel antigen B? Dan heb je bloedgroep B.
- Heb je zowel antigen A als B? Dan heb je bloedgroep AB.
- Heb je geen antigen A en ook geen antigen B? Dan heb je bloedgroep O.
- Een ander kenmerk is de resusfactor (Rh).
- Heb je dat eiwit op je rode bloedcel? Dan ben je resus-positief (Rh+).
- Heb je dat eiwit niet? Dan ben je resus-negatief (Rh-).
- Ziektes zoals hepatitis en hiv worden opgespoord, zodat die zeker niet in het gegeven bloed aanwezig zijn.
Aan wie mag je bloed geven? Van wie mag je bloed krijgen?
Op de schema’s hieronder zie je wie aan wie bloed mag geven, en wie van wie bloed mag krijgen.
- + wil zeggen dat het mag.
- - wil zeggen dat het niet mag.
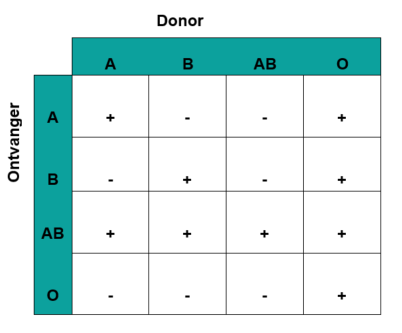
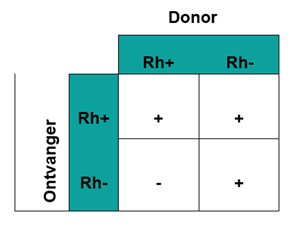
Je ziet dat in het ABO-systeem de bloedgroep O Rh- aan iedereen mag geven, en de bloedgroep AB Rh+ van iedereen mag krijgen.
Daarom noemen we O Rh- de universele donor en AB Rh+ de universele ontvanger.
Bloed doneren?
Een bloedtransfusie kan een leven redden. Het is daarom noodzakelijk dat er voldoende bloedvoorraad is. Je kan je steentje bijdragen door bloed te doneren via het Rode Kruis.
Wat kan je arts doen?
Een bloedtransfusie gebeurt meestal in het ziekenhuis. In zeldzame gevallen vindt een bloedtransfusie thuis plaats, maar dat kan alleen als:
- eerdere transfusies probleemloos zijn verlopen;
- de behandelende specialist de verantwoordelijkheid voor de hele procedure op zich wil nemen.
Een bloedtransfusie moet correct gebeuren.
- Bloed van een verkeerde bloedgroep of resusfactor kan levensbedreigende reacties uitlokken.
- Daarom volgt het ziekenhuis strikte protocollen voor het gedoneerd bloed geeft.
- Bij vermoeden van een transfusiereactie of een foute transfusie, zet de arts de transfusie onmiddellijk stop.
Om die redenen vraagt het ziekenhuis vooraf de toestemming van de patiënt voor het een bloedtransfusie start. De patiënt krijgt daarbij informatie over de mogelijke complicaties (‘informed consent’).
Wat zijn de mogelijke complicaties?
Bijwerkingen
Elke bloedtransfusie kan bijwerkingen geven, ook al is ze correct uitgevoerd. Gelukkig zijn bijwerkingen erg zeldzaam.
De meest voorkomende bijwerkingen zijn koorts en een milde allergische reactie met jeuk en huiduitslag. Die bijwerkingen kan je verhelpen met medicatie.
In uitzonderlijke gevallen treedt er een ernstige allergische reactie op. Die kan samengaan met:
- kortademigheid
- huiduitslag over heel het lichaam
- lage bloeddruk
- misselijkheid en bewustzijnsverlies (een anafylactische reactie)
Deze situatie is mogelijk levensbedreigend. Bij een volgende transfusie moeten er dan extra maatregelen worden genomen. Zo kan de arts bijvoorbeeld alleen ‘gewassen bloeddeeltjes’ gebruiken zoals rode bloedcellen en bloedplaatjes, zonder plasma.
Hemolyse en TRALI
Als er bloed met een verkeerde bloedgroep wordt toegediend, gaan de antistoffen van de ontvanger de rode bloedcellen afbreken (acute hemolyse). Symptomen zijn:
- koorts
- rusteloosheid
- pijn in de borst en onderrug
- lage bloeddruk
- ademnood
- minder of niet plassen
- bruinrode urine
Hoe meer bloed de ontvanger kreeg, hoe ernstiger de problemen.
Soms worden de antistoffen na de toediening gevormd of geactiveerd, en beginnen die de nieuwe rode bloedcellen pas na enige tijd af te breken. Dat noemen we vertraagde hemolyse.
- Hemolyse ontstaat doorgaans na één tot vier weken.
- Kenmerken van hemolyse zijn:
- geelzucht
- bloedarmoede
- verkleuring van de urine
In zeer uitzonderlijke gevallen kan een bloedtransfusie aanleiding geven tot een ‘transfusiegerelateerde acute longbeschadiging’ (TRALI).
- Hoe dat precies ontstaat, is niet bekend.
- Vermoedelijk gaat het om een auto-immuunreactie.
- Binnen de zes uur na de transfusie treedt plotse ademnood op.
- De longfoto toont afwijkingen in beide longen.
- TRALI kan, zonder snelle behandeling, fataal zijn.
Infecties
Bloedtransfusies kunnen bacteriën en virussen overdragen en een infectie veroorzaken.
- Dankzij de strenge controles van het gedoneerde bloed is dat tegenwoordig erg zeldzaam.
- Zit er toch een bacterie in het bloed, dan is die meestal afkomstig van de huid van de donor.
- Een bacteriële infectie door een bloedtransfusie uit zich tijdens of direct na de transfusie door:
- hoge koorts
- lage bloeddruk
- misselijkheid
- Heel zelden kan er een virus in het gedoneerde bloed zitten.
Meer weten?
- Wil je bloed doneren? Neem dan een kijkje op de website van het Rode Kruis.
- Klik hier voor informatie over de weg die bloed aflegt van donor tot ontvanger.
- Luister naar onze podcast over bloed geven.
- Luister naar onze podcast over plasma.

