Wat zijn maagontsteking (gastritis) en maagzweer?
Maagontsteking
Je maag is aan de binnenkant bekleed met een slijmvlies. Het beschermt je maag tegen de inwerking van vooral maagzuur.
Een maagontsteking of gastritis is een acute of chronische ontsteking van het maagslijmvlies.
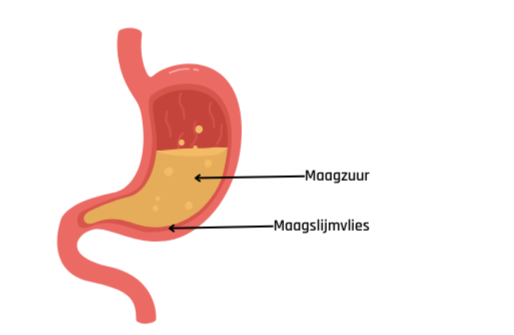
Acute maagontsteking
Een acute maagontsteking is meestal een gevolg van:
- bepaalde medicatie zoals ontstekingsremmers (NSAID);
- een virus (buikgriep);
- een bacterie (Helicobacter pylori);
- overmatig alcoholgebruik;
- terugloop van gal in de maag.
Al die zaken irriteren je maagslijmvlies, waardoor het kan ontsteken.
Chronische maagontsteking
Er zijn 2 soorten chronische maagontsteking:
- Bacteriële gastritis
Een chronische maagontsteking is meestal te wijten aan een bacterie: Helicobacter pylori. Die bacterie is bestand tegen de inwerking van maagzuur en beschadigt zo je maagslijmvlies.
- Auto-immune gastritis
Een andere vorm van chronische maagontsteking is auto-immune gastritis. Die vorm wordt veroorzaakt door een auto-immuunziekte: je lichaam maakt dan antistoffen aan tegen je eigen cellen. In dit geval maak je antistoffen aan tegen je maagslijmvlies.
Door een chronische maagontsteking kan je maagslijmvlies blijvend dunner worden. Dat wordt atrofische gastritis genoemd. Het komt vooral voor bij de auto-immune vorm van chronische maagontsteking.
Door atrofische gastritis kan je op lange termijn een vitamine B12-tekort ontwikkelen. Daardoor krijg je bloedarmoede. Dat noemen we ‘pernicieuze anemie’.
Atrofische gastritis verhoogt de kans op maagkanker lichtjes.
Maagzweer
Een maagzweer is een klein wondje in je maagslijmvlies of het eerste stukje van je dunne darm. Ook hier zijn de bacterie Helicobacter pylori en het gebruik van ontstekingsremmers de belangrijkste oorzaken. Ook roken kan een maagzweer veroorzaken. Stress kan de klachten dan weer verergeren.
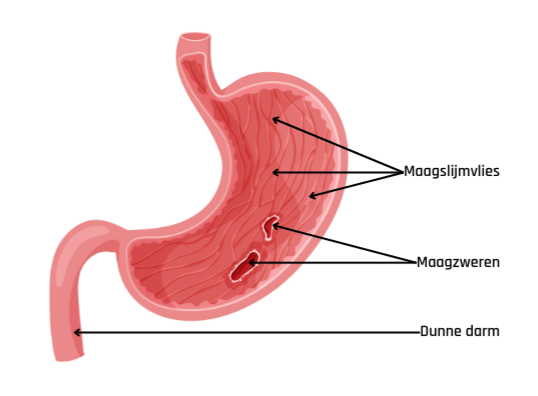
Mogelijke complicaties van een maagzweer zijn:
- een maagbloeding:
- Je hebt heel zwarte stoelgang.
- Je geeft bloed over.
- een perforatie (gaatje) van je maag- of darmwand (zeer zeldzaam):
- Het maagzuur kan zo in je buikholte lopen.
- Je voelt daarbij hevige pijn.
Meer informatie over algemene maagklachten lees je hier.
Hoe vaak komen maagontsteking en maagzweer voor?
Hoe vaak een maagontsteking voorkomt, is niet bekend.
Uit de Gezondheidsenquête van Sciensano (2018) blijkt dat maagzweren bij 3% van de mannen en 4% van de vrouwen ouder dan 15 jaar voorkomen.
Een infectie met de Helicobacter pylori-bacterie komt vrij vaak voor. Bij ongeveer 30% van de Belgen wordt de bacterie aangetroffen in de maag.
- Het grootste deel van de personen met een Helicobacter pylori-infectie heeft er geen last van.
- Bij een klein aantal personen leidt de infectie na jaren tot een zweer in de maag of het begin van de dunne darm. Hoe ouder je wordt, hoe groter de kans op een maagzweer.
Hoe kan je een maagontsteking en maagzweer herkennen?
Een maagontsteking veroorzaakt niet altijd klachten. Soms heb je gedurende een korte periode last van plotse misselijkheid en maagpijn, die vanzelf verdwijnen. Bij een chronische maagontsteking slepen de klachten langer aan.
Daarnaast kan je last hebben van:
- een zeurend, brandend gevoel in je maagstreek;
- een opgeblazen gevoel;
- zure oprispingen;
- verminderde eetlust;
- braakneigingen.
De pijn bij een maagontsteking neemt vaak toe wanneer je eet.
Bij een maagzweer heb je vooral pijn in de maagstreek. Misselijkheid, braken en verminderde eetlust kunnen ook voorkomen. De pijn kan ’s nachts of wanneer je gegeten hebt erger worden.
Ernstige symptomen (alarmsymptomen)
Je raadpleegt je huisarts best zo snel mogelijk als je:
- voor het eerst last hebt en ouder bent dan 60 jaar;
- hevige pijn voelt in je maagstreek;
- aanslepende klachten hebt;
- pijn voelt die uitstraalt naar je rug;
- het gevoel hebt dat je je eten niet goed meer kan doorslikken;
- pijn voelt bij het slikken;
- gewicht verliest (zonder dat dat de bedoeling is);
- herhaaldelijk moet (bloed) braken;
- zwarte, plakkerige stoelgang (melena) maakt.
Hoe stelt je arts de diagnose?
Eerst en vooral zal je arts je grondig vragen stellen:
- Welke klachten heb je, hoelang heb je ze en wanneer heb je ze?
- Neem je medicatie zoals ontstekingsremmers (NSAID) die een maagontsteking of -zweer kunnen veroorzaken?
- Hoe vaak en hoeveel alcohol drink je?
- Heb je in het verleden een maag- of galoperatie ondergaan waardoor gal terugvloeit naar je maag?
- Lijd je aan bepaalde auto-immuunziekten (zoals diabetes type 1 of schildklieraandoeningen) die de kans op auto-immune gastritis verhogen?
- Heb je last van alarmsymptomen waarvoor je moet doorverwezen worden?
Indien nodig doet je arts een bloedonderzoek om te checken of er sprake is van bloedarmoede door een vitamine B12-tekort.
Als het nodig is, gebeurt er ook een stoelgangsonderzoek om een besmetting met Helicobacter pylori op te sporen. Die bacterie kan in het ziekenhuis ook opgespoord worden met een ademtest of via een biopsie van de maag (zie verder).
Als je ouder bent dan 60 jaar of alarmsymptomen hebt, verwijst je arts je door voor een kijkonderzoek van je maag (gastroscopie). Tijdens de gastroscopie kan de maag-darmspecialist je slokdarm, maag en een stukje van je dunne darm grondig bekijken.
Mogelijk neemt je arts biopsies van je maag- of slokdarmslijmvlies. Dat betekent dat die kleine stukjes weefsel wegneemt en laat onderzoeken of ze kwaadaardig zijn of aangetast zijn door de Helicobacter pylori-bacterie.
Wat kan je zelf doen?
Herken je alarmsymptomen bij jezelf? Neem dan best zo snel mogelijk contact op met je arts.
Je kan je klachten beperken of herval voorkomen door de uitlokkende factoren weg te nemen:
- Neem je ontstekingsremmers (NSAID’s)? Probeer er dan zo snel mogelijk mee te stoppen. Ze kunnen een maagontsteking en –bloeding veroorzaken. Medicatie op basis van paracetamol is wel veilig en toegestaan.
- Probeer alcohol zoveel mogelijk te vermijden. Alcohol irriteert het maagslijmvlies en kan een maagontsteking veroorzaken.
- Rook je? Probeer dan om te stoppen met roken. Roken irriteert en verzwakt je maagslijmvlies.
- Stress aanpakken heeft een positieve invloed op de klachten. De geluksdriehoek geeft tips om er zelf mee aan de slag te gaan.
- Probeer gezond en gevarieerd te eten (zie ‘Meer Weten’). Welke voeding last geeft, verschilt sterk van persoon tot persoon. Voedingsmiddelen die vaak last uitlokken zijn:
- vette en sterk gekruide gerechten;
- koolzuurhoudende dranken;
- koffie, chocolade, sterke zwarte thee, cola en pepermunt.
- Niet alleen wat, maar ook hoe je eet kan een invloed hebben op je klachten:
- Eet traag en kauw zeer goed.
- Probeer regelmatig te eten en verdeel je maaltijden over de dag. Sommige mensen voelen zich beter wanneer ze 3 hoofdmaaltijden en 3 tussendoortjes of 6 kleine maaltijden per dag eten.
- Zorg voor voldoende lichaamsbeweging. Het is ontspannend voor lichaam en geest en kan stress verminderen.
Als je ooit last hebt gehad van een maagzweer, meld dat dan aan je arts of apotheker als je pijnstillers of bloedverdunners neemt. Zo kan die de medicatie aanpassen of een extra geneesmiddel voorschrijven om je maag te beschermen.
Wat kan je arts of zorgverlener doen?
Een acute maagontsteking geneest vaak vanzelf zonder behandeling. Door de adviezen bij ‘Wat kan je zelf doen’ te volgen, kan je je klachten beperken.
Als je klachten regelmatig terugkeren en er een duidelijke link is met je levensstijl, is het de moeite waard om daaraan te werken. Dan kan je doen samen met je arts en andere zorgverleners.
- Een diëtist kan je helpen om gezond en gevarieerd te eten. Hij of zij gaat ook met jou op zoek naar welke voedingsmiddelen en -gewoontes de klachten kunnen uitlokken of verergeren.
- Een tabakoloog kan je ondersteunen bij stoppen met roken.
- Als je veel last hebt van stress, kan een psycholoog helpen om daarmee om te gaan.
Als dit niet voldoende is of als je een chronische maagontsteking hebt, dan start je arts een behandeling met een maagzuurremmer op. Daarnaast blijft het belangrijk om de levensstijladviezen zo goed mogelijk op te volgen.
Levert dat onvoldoende resultaat op? Dan wordt een kijkonderzoek van je maag (gastroscopie) uitgevoerd.
Als de bacterie Helicobacter pylori in je maag gevonden wordt, schrijft je arts je maagzuurremmers voor in combinatie met 2 of 3 soorten antibiotica die de bacterie uitroeien.
- Na minstens 4 weken gebeurt een controleonderzoek om na te gaan of de behandeling geholpen heeft. In 80% van de gevallen is dat zo.
- Als de behandeling niet aanslaat, krijg je een behandeling met andere soorten antibiotica.
Blijkt tijdens het kijkonderzoek van je maag dat je een maagzweer hebt? Dan kan het zijn dat je maagzuurremmers voor een langere periode (4 weken tot 2 maanden) moet innemen. Nadien gebeurt meestal opnieuw een controle-kijkonderzoek om na te gaan of de behandeling aanslaat.
Is er sprake van atrofische gastritis? Dan zal je arts regelmatig controleren of je extra vitamine B12 nodig hebt.
Meer weten?
- Vlaams Instituut Gezond Leven:
- Begeleiding bij stoppen met roken
- Mdl fonds: chronische maagslijmvliesontsteking
- Thuisarts.nl: ik heb een maagzweer
Bronnen
- www.ebpnet.be
- Peptic ulcer disease. BMJ Best Practice. November 2023.
- Gastritis. BMJ Best Practice. Januari 2023.
- Acute gastritis. Dynamed. EBSCO Information Services. Maart 2023.
- Van der Heyden J, Charafeddine R. Gezondheidsenquête 2018: Chronische ziekten en aandoeningen. Sciensano. 2019. Te raadplegen op: www.gezondheidsenquete.be.

